Cancerul de colon
Autor: Purtan Teodora , publicat la 12-10-2016
Cancerul de colon reprezintă o formațiune tumorală malignă (de regulă adenocarcinom) sau mai multe formațiuni tumorale localizate la nivelul intestinului gros.
Reprezintă cea mai frecventă localizare a cancerului digestiv. În prezent este o patologie deosebit de importantă datorită creșterii numărului de îmbolnăviri și a deceselor înregistrate în fiecare an. [1], [2], [4]
Epidemiologie
Cancerul de colon ocupă locul trei din punct de vedere al frecvenței, cu aproximativ un milion de cazuri clinice diagnosticate în fiecare an. Studiile efectuate în rândul populației din țările dezvoltate arată că una din 20 de persoane este afectată de cancerul de colon.
Incidența cancerului de colon este mai mare în rândul țărilor dezvoltate și este mai mică în țările aflate în proces de dezvoltare. În ultima perioadă s-a înregistrat creșterea frecvenței cancerului de colon în Europa de Est. Supraviețuirea acestei forme neoplazice este mult mai îndelungată decât în cazul altor cancere digestive, datorită multiplelor metode de screening a populației și a tratamentelor administrate. [2], [5], [23]
Cauze
- Factorul genetic (ereditar)
Aproximativ 20% dintre persoanele afectate de cancerul de colon prezintă istoric familial de boală. Posibilitatea dezvoltării formațiunii tumorale maligne este mult mai mare în rândul persoanelor cu părinți, frați sau surori afectate. Cancerul de colon dezvoltat pe un teren ereditar apare mult mai devreme față de cancerul neereditar, la o vârstă mult mai tânără a persoanei bolnave.
Există două forme ereditare de cancer de colon:
- cancerul de colon ereditar polipos (de exemplu polipoza adenomatoasă familială, sindromul Peutz-Jeghers); persoanele afectate de această formă tumorală sunt supuse intervenției chirurgicale înaintea vârstei de 25 de ani pentru a evita evoluția tumorii; aproximativ 5% dintre evreii așkenazi prezintă anumite mutații ale genomului uman cu predispoziție la dezvoltarea cancerului de colon;
- cancerul de colon ereditar nonpolipos (de exemplu sindromul Turcot II, sindromul Muit-Torre); această formă tumorală apare la o vârstă relativ tânără, uneori înaintea vârstei de 30 de ani.
Riscul unei persoane de a moșteni o anomalie genetică de la părinții afectați este de 50%.
- Antecedente personale
Persoanele diagnosticate în antecedente cu diferite tipuri de neoplasme prezintă riscul de a dezvolta cancer de colon. Persoanele operate de neoplasm colorectal prezintă risc crescut de recidivă tumorală sau de dezvoltare a unei noi formațiuni tumorale maligne la nivelul colonului. Studiile efectuate în rândul persoanelor diagnosticate în antecedente cu limfom, cancer testicular, cancer ovarian sau endometrial au arătat că există posibilitatea dezvoltării cancerului de colon din cauza mutațiilor genetice induse de tratamentul chimioterapic al primelor forme neoplazice.
- Alimentația
Aportul unor cantități crescute de proteine și grăsimi creează un teren favorizant dezvoltării formațiunilor neoplazice.
- Boli inflamatorii intestinale
Anumite afecțiuni intestinale caracterizate prin inflamarea mucoasei colonului determină metaplazia structurilor celulare la acest nivel și dezvoltarea în timp a formațiunilor tumorale maligne. Dintre aceste boli putem aminti colita ulceroasă, boala Crohn. Factorii favorizanți procesului neoplazic sunt vârsta pacientului în momentul de debut al inflamației (risc crescut dacă pacientul este tânăr) și evoluția bolii inflamatoare pe o perioadă îndelungată.
- Alcoolul
Consumat în cantități excesive, poate crește riscul de dezvoltare a cancerului de colon.
- Fumatul
Studiile clinice efectuate în rândul persoanelor afectate au arătat că fumătorii sunt mult mai expuși dezvoltării cancerului de colon. Substanțele chimice care intră în componența fumului de țigară (benzenul, formaldehida, hidrocarburi aromatice policiclice etc.) au potențial cancerigen. Întreruperea fumatului scade riscul de apariție a cancerului de colon.
- Absența activității fizice
Persoanele sedentare, care au renunțat la activitatea fizică obișnuită (de exemplu mersul pe jos la școală sau serviciu) în favoarea propriei comodități sunt susceptibile dezvoltării cancerului de colon. Activitatea fizică nu ajută doar la menținerea unei greutăți normale, ci oferă și o anumită protecție organismului împotriva proceselor tumorale. Activitatea fizică scade riscul dezvoltării neoplazice prin menținerea greutății corporale în limitele normale, reglarea nivelului de hormoni în organism și scăderea nivelului de insulină în sângele circulant.
- Obezitatea
Excesul ponderal crește riscul de apariție a cancerului de colon. Persoanele cu greutate corporală aflată în limite normale (indicele de masă corporală între 18 și 25) sunt mai puțin expuse riscului de dezvoltare tumorală.
- Diabetul zaharat tip 2
Este asociat riscului de apariție a cancerului de colon.
- Radiațiile ionizante
Bărbații diagnosticați în antecedente cu cancer de prostată supuși ulterior radioterapiei prezintă risc de apariție a cancerului de colon.
- Munca pe parcursul nopții
Studiile efectuate în rândul femeilor afectate de cancer de colon au arătat că o mare parte dintre aceste femei au confirmat desfășurarea activității profesionale pe timpul nopții. Munca în schimbul trei, minim 3 nopți în fiecare lună, timp de 15 ani este asociată riscului crescut de apariție a cancerului de colon (cu afectarea predominantă a sexului feminin).
- Vârsta
Riscul de apariție a cancerului de colon crește odată cu vârsta. Majoritatea persoanelor diagnosticate cu cancer de colon au peste 50 de ani.
- Sexul
Incidența cancerului de colon este mai mare în rândul bărbaților decât al femeilor.
- Rasa
Persoanele de culoare sunt mai predispuse dezvoltării tumorale. [3], [9], [10], [16], [20]
Stadializare
Stadializarea cancerului de colon este deosebit de importantă în evaluarea, tratamentul și prognosticul bolnavului neoplazic. Sistemul TNM este un termen general utilizat de către medicii de specialitate pentru descrierea și codarea extinderii tumorale.
- T - tumoare primară
- T0 - absența tumorii primare
- T1 - carcinom în situs
- T2 - tumora este limitată la nivelul mucoasei și a submucoasei
- T3 - tumora se extinde la nivelul subseroasei
- T4 - tumora invadează organele peritumorale și peritoneul
- N - afectare ganglionară
- N1 - tumora invadează 1-3 ganglioni limfatici localizați în regiunea afectată
- N2 - tumora invadează peste 4 ganglioni limfatici localizați în regiunea afectată
- M - metastaze la distanță
- M0 - absența metastazelor la distanță
- M1 - metastastazare la distanță. [2], [7], [21]
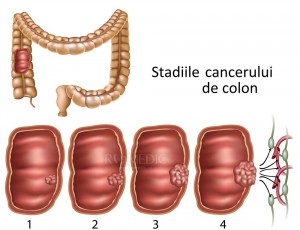
Stadializarea clinică a tumorii maligne a colonului
- Stadiul 1: formațiune tumorală localizată la nivelul mucoasei, fără extindere în grosimea peretelui intestinal
- Stadiul 2: tumoră extinsă în grosimea peretelui intestinal, fără afectarea ganglionilor aflați în vecinătatea procesului neoplazic
- Stadiul 3: afectarea grupelor ganglionare aflate în vecinătatea procesului tumoral, fără diseminarea la distanță, în diferite organe
- Stadiul 4: apariția metastazelor la distanță (metastaze hepatice sau pulmonare) . [2], [11], [13]
Semne și simptome
Simptomele cancerului de colon aflat în stadiile inițiale nu sunt necaracteristice patologiei gastrice. Pacienții pot acuza:
- scădere ponderală într-un timp relativ scurt;
- inapetență;
- simptome caracteristice sindromului anemic: astenie, fatigabilitate, vertij, paloare tegumentară, hipotensiune, tahicardie;
- subfebrilitate.
Pe parcursul evoluției tumorale tabloul clinic diferă în funcție de localizarea tumorii, forma histologică, stadiul de evoluție tumoral și prezența complicațiilor. Principalele simptome apărute pe parcursul evoluției tumorale sunt:
- sângerări rectale sau sânge decelabil în materiile fecale;
- tulburări de tranzit evidențiate prin apariția diareei și a constipației;
- modificări apărute în consistența și culoarea scaunului;
- disconfort abdominal;
- durere persistentă sau colicativă care poate indica localizarea formațiunii tumorale.
În cazul tumorilor aflate în stadiile avansate formațiunea tumorală este de dimensiuni mari, dură și sensibilă la palpare. Creșterea tumorii poate determina agravarea simptomatologiei și afectarea funcțională a organelor situate în vecinătatea tumorii, datorită sindromului compresiv generat de aceasta.
Afectarea funcțiilor urinare este cel mai frecvent întâlnită și se realizează prin:
- invadarea vezicii urinare cu apariția hematuriei (prezența sângelui în urină), disuriei (micțiune dificilă, dureroasă), polakiuriei (micțiune frecventă în cantități mici), pneumaturiei (eliberarea de gaze prin urină) și fecaluriei (prezența unor resturi ale materiilor fecale în urină)
- apariția sindromului de compresiune la nivelul ureterului care poate determina apariția ureterohidronefrozei.
Invadarea duodenului va duce la apariția sindromului ocluziv cu vărsături, greață, eructații, oprirea tranzitului intestinal, destindere abdominală.
Invadarea stomacului poate determina apariția fistulei gastrocolice evidențiată clinic prin diaree, halenă, durere abdominală, scădere rapidă a greutății corporale.
Există și forme rare de tumori maligne ale colonului asimptomatice. În aceste situații persoana afectată se prezintă la medic cu simptome generate de prezența leziunilor secundare procesului tumoral. [2], [6], [10], [12], [19], [22]
Diagnostic
Diagnosticul de cancer de colon este pus de către medicul oncolog pe baza examinării clinice a pacientului și a investigațiilor paraclinice efectuate. Extinderea tumorală lentă oferă posibilitatea efectuării unor serii de investigații care vin în completarea diagnosticului clinic (ecografie, radiografie, CT, colonoscopie, UIV, markeri tumorali etc.). Confirmarea diagnosticului de cancer de colon se realizează prin efectuarea examenului histopatologic a fragmentelor tumorale. [1], [2], [11], [18], [22]
Investigații paraclinice
- Analizele generale ale sângelui (hemoleucograma, biochimia) sunt utile în evaluarea statusului bolnavului în scopul inițierii tratamentului chimio- sau radioterapic sau efectuarea unei intervenții chirurgicale. Hemoleucograma poate indica prezența anemiei.
- Colonoscopia este investigația de elecție în depistarea tumorilor localizate la nivelul colonului deoarece poate evidenția caracterele și localizarea formațiunii tumorale. De asemenea colonoscopia permite recoltarea fragmentelor bioptice de la nivelul zonei afectate. Este necesară efectuarea unei examinări endoscopice complete de la nivelul lumenului colonului până la nivelul valvulei ileocecale pentru a evita omiterea unor tumori coexistente. Există anumite cazuri clinice în care colonoscopia nu poate fi efectuată în totalitate din cauza prezenței unei formațiuni tumorale stenozante sau absența tumorii suspicionate. În această situație clisma baritată poate indica prezența tumorii primare sau a leziunilor secundare. La efectuarea clismei baritate formațiunea tumorală are aspect de „nișă”, „stenoză” sau „lacună”.
- Sigmoidoscopia este o metodă imagistică de explorare a colonului sigmoid în vederea depistării anumitor leziuni precanceroase (polipi) și chiar a formațiunilor tumorale maligne.
- În cazul formațiunilor tumorale maligne cu complicații ocluzive radiografia abdominală simplă este utilă deoarece evidențiază distensia gazoasă sau multiplele nivele hidro-aerice localizate la nivelul intestinului gros.
- Ecografia abdominală permite identificarea metastazelor hepatice.
- Radiografia toracică standard poate indica prezența metastazelor pulmonare.
- Computer tomografia (CT) este utilă deoarece oferă o vizualizare mai amănunțită a formațiunii tumorale localizate la nivelul colonului. De asemenea CT este utilă în evaluarea aspectului ficatului, a plămânilor sau a ganglionilor localizați în vecinătatea formațiunii tumorale, multe metastaze la distanță fiind decelate prin efectuarea CT.
- Colonoscopia virtuală este o metodă imagistică revoluționară prin care se pot realiza imagini virtuale ale structurii interioare a colonului, decelând astfel lezunile tumorale, chiar și cele de dimensiuni reduse.
- Urografia intravenoasă (UIV) ajută la evaluarea extensiei tumorale și indică invadarea organelor peritumorale (duoden, stomac, ureter, bazinet).
- Radiografia gastroduodenală baritată de asemenea apreciază gradul de invazie a structurilor din jur și poate decela prezența unei legături între formațiunea tumorală și ureter sau bazinet.
- Determinarea markerilor tumorali - antigenul carcinoembrionar (CEA) și CA 19-9 este utilă în evaluarea postoperatorie a bolnavului și urmărirea evoluției tumorale. Valori ale CEA peste 5 ng/ml semnifică șanse reduse de supraviețuire a bolnavului.
- Testarea ADN din materiile fecale este o investigație care indică prezența procesului neoplazic la nivelul colonului. Această investigație oferă informații despre celulele aflate în structura pereților intestinului gros.
- Biopsia este o investigație care constă în prelevarea unor fragmente tisulare de la nivelul formațiunii tumorale maligne în scopul examinării microscopice a elementelor celulare componente. Este o investigație deosebit de importantă deoarece confirmă sau infirmă diagnosticul de cancer de colon. [2], [8], [17], [22]
Tratament
Tratamentul cancerului de colon depinde de stadiul de evoluție tumoral în momentul diagnosticării și localizarea formațiunii tumorale.
Intervenția chirurgicală este tratamentul de elecție al cancerului de colon, fiind singura metodă de îndepărtare în totalitate a procesului tumoral, oferind posibilitatea eradicării tumorale și chiar a vindecării pacientului.
În cazul tumorilor maligne ale colonului aflate în stadii inițiale se efectuează rezecția formațiunii tumorale în totalitate, în asociere cu excizia grupelor ganglionare peritumorale și a mezocolonului alăturat (îndepărtarea unei porțiuni a intestinului gros la nivelul căreia este localizată tumora, denumită colectomie). Intervenția chirurgicală se realizează după principiul „no touch” (fără atingerea tumorii) pentru a preveni riscul de dispersare a celulelor tumorale.
Ablația cu radiofrecvență este o metodă terapeutică de ultimă generație prin care se realizează distrugerea celulelor neoplazice utilizând curentul alternativ aplicat cu ajutorul unor electrozi de dimensiuni reduse. Această metodă de tratament se realizează sub anestezie locală și prezintă trei avantaje majore: datorită posibilității de administrare transtegumentară nu necesită efectuarea unei anestezii generale, nu determină excitarea directă a musculaturii cardiace și poate fi administrată doar la nivelul zonei interesate fără afectarea structurilor din jur. Cu toate acestea, în anumite cazuri clinice (de exemplu în cazul pacienților cu obezitate) terapia se administrează doar după efectuarea unei incizii la nivelul musculaturii abdominale și atunci este necesară efectuarea anesteziei generale.
Crioterapia (cunoscută și sub denumirea de criochirurgie) este o metodă revoluționară de tratament care constă în aplicarea unor temperturi foarte scăzute pe o anumită zonă a corpului sau la nivelul unui anumit organ în scopul distrugerii țesuturilor malignizante.
În cazul tumorilor avansate cu afectarea ganglionilor peritumorali, cu diseminare vasculară este indicată chimioterapia. În cazul apariției metastazelor este necesară modificarea schemelor terapeutice. Dintre medicamentele citostatice utilizate în tratamentul cancerului de colon amintim: 5-Fluorouracil, Cetuximab (Erbitux), Irinotecan, Tegafur, Capecitabină (Xeloda), Bevacizumab (Avastin).
În cazul apariției metastazelor hepatice se poate practica chemoembolizarea arterei hepatice (principalul vas de sânge care vascularizează ficatul). Acesta se realizează prin închiderea arterei hepatice (embolizare) și administrarea medicamentelor citostatice specifice în zona cuprinsă între locul de embolizare și ficat. În acesastă situație doar o mică parte din medicamentul citostatic administrat se distribuie altor structuri tisulare. Închiderea (embolizarea) arterei hepatice poate fi realizată pe o perioadă scurtă de timp sau poate fi persistentă.
Imunoterapia se folosește de anumite celule sau produși elaborați din celule care acționează împotriva multiplicării și diviziunii celulelor neoplazice sau influențează reacția organismului la tumoră. Imunoterapia are drept scop îmbunătățirea sistemului imun deficitar și activarea mecanismelor de apărare ale organismului împotriva procesului tumoral. Interleukina 2 (IL2) este o moleculă elaborată de limfocitele T-helper, cu rol în schimbarea răspunsului imunologic, administrată în cadrul terapiei cancerului de colon. [1], [2], [11], [13], [14], [15], [22]
Evoluție și prognostic
Pe parcursul evoluției cancerului de colon pot apărea anumite complicații precum ocluzia, abcesul, perforația și mai rar hemoragia.
Ocluzia este o complicație frecvent întâlnită în cazul tumorilor maligne localizate la nivelul colonului stâng care apare la persoanele vârstnice. Aproximativ 20% din cazuri au fost diagnosticate cu ocazia apariției ocluziei intestinale. Simptomele clinice ale ocluziei depind de modul de producere și nivelul de localizare a acesteia. În stadiul inițial pot fi remarcate vărsăturile, durerile abdominale difuze care cresc progresiv în intensitate cu absența tranzitului. Ocluzia intestinală evoluează prin distensia marcată a intestinului gros și apariția semnelor de agravare a stării de boală: flatulență, dureri puternice, contractură abdominală, sindrom febril. Radiografia abdominală poate indica prezența nivelelor hidroaerice caracteristice ocluziei, iar CT poate menționa regiunea în care s-a produs obstacolul și diametrul intestinului gros.
Perforația formațiunii tumorale se realizează în doi timpi. Inițial se produce un abces, care mai apoi se exteriorizează la nivelul cavității peritoneale. Perforația care se formează la distanță de formațiunea tumorală este frecvent întâlnită în cazul neoplaziilor colonului stâng.
Abcesul intraperitoneal se formează în apropierea formațiunii tumorale și se poate exterioriza clinic prin apariția durerilor abdominale difuze însoțite de febră. La palparea regiunii afectate poate fi decelată o formațiune tumorală mărită, imprecis delimitată. Deseori tabloul clinic al abcesului se aseamănă sindromului septic.
Abcesul formațiunii tumorale se formează retroperitoneal, în spațiul dintre seroasa peritoneului și peretele abdominal și are o simptomatologie similară sindromului septic.
Hemoragiile mici și recidivante sunt rar întâlnite pe parcursul evoluției cancerului de colon și pot duce la apariția anemiei cronice.
Prognosticul cancerului de colon depinde de:
- dimensiunea formațiunii tumorale (tumoare cu dimensiuni mai mari de 5 cm se asociază unui pronostic rezervat);
- prezența mai multor formațiuni tumorale la nivelul colonului;
- stadiul de evoluție al tumorii în momentul diagnosticării;
- afectarea primei stații ganglionare localizate în vecinătatea tumorii;
- apariția recidivei;
- valori ale antigenului carcinoembrionar (CEA) peste 200 ng/ml.
De asemenea, vârsta pacientului și starea sa de sănătate (existența altor afecțiuni necanceroase) pot influența evoluția tumorală și pot agrava prognosticul. [1], [2], [24]
Publicat la 12-10-2016 | Vizite: 8030 | bibliografie
